Убийственное решение. Как выход США из Всемирной организации здравоохранения приведет к росту смертности в мире
Во время борьбы с эпидемией COVID-19 Дональд Трамп обвинил Всемирную организацию здравоохранения в прокитайской позиции, а год назад начал процедуру выхода США из ВОЗ.
Представители ВОЗ отрицают претензии Трампа и утверждают, что это решение навредило как самим США, так и здравоохранению во всем мире. Теперь вместо всемирной системы коллективной защиты от эпидемий каждая сторона будет самостоятельно — в меру собственных ресурсов и представлений — определять, как бороться с угрозами. Сильнее всего пострадают бедные страны, которые и так несли бóльшие потери при вспышках инфекций по сравнению с обеспеченными государствами.
Что такое ВОЗ
Всемирная организация здравоохранения (World Health Organization) была основана в 1948 году в качестве подразделения ООН. В ее задачи входит координация международных действий в области здравоохранения: организация формулирует глобальные стандарты и руководства, собирает и публикует научные данные, поддерживает страны в построении систем здравоохранения и выступает платформой для многостороннего научного сотрудничества. На данный момент в ней состоят 194 страны.
Среди ключевых практических функций ВОЗ — координация эпиднадзора и оповещения об эпидемиях, унификация клинических и лабораторных протоколов, выработка рекомендаций по вакцинации и управлению вспышками инфекций, а также ведение программ по ликвидации и контролю болезней (корь, полиомиелит, малярия и прочее). Множество стран опираются на руководства и протоколы ВОЗ при разработке собственных национальных стратегий противодействию заболеваний.
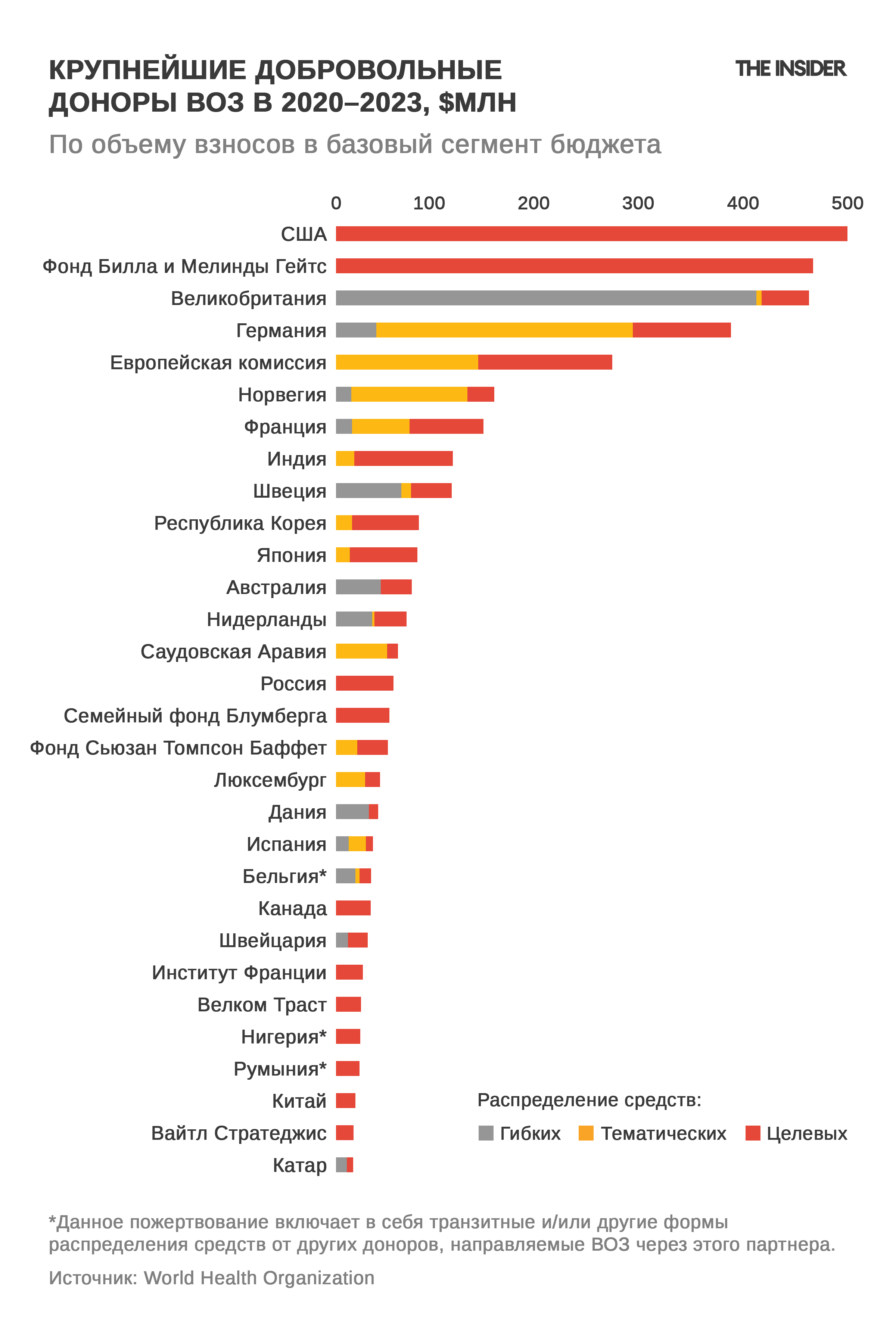
Финансирование ВОЗ складывается из обязательных взносов государств-членов и значительной доли добровольных целевых (под определенную задачу) взносов от правительств, фондов и частных партнеров. Когда страны по внутренним политическим причинам задерживают взносы или ограничивают их величину, организации приходится перераспределять средства, задерживая обновление инфраструктуры, наем специалистов и другие процессы.
США ежегодно покрывали около 18% бюджета ВОЗ. С 20 января 2025 года, то есть с момента публикации указа о выходе страны из организации, США прекратили выплаты и взносы и отозвали весь персонал. Одновременно осталась невыплаченной значительная сумма членских взносов за 2024–2025 годы — примерно $280 млн. Это составляет около 40% программы Polio Eradication (по борьбе с полиомиелитом) в утвержденном бюджете ВОЗ на 2024–2025 годы ($694 млн).
Разрыв глобальной сети эпиднадзора
Одна из ключевых задач ВОЗ — координация глобальных систем оповещения и обмена данными, когда где-то в мире возникают вспышки инфекции. Чтобы не допустить распространения инфекций, необходимо максимально быстро фиксировать опасные районы.
Например, Национальные центры по гриппу (GISRS) обеспечивают непрерывный поток информации об этих вирусах и регулируют выбор штаммов для вакцин. Именно на основе данных GISRS ВОЗ два раза в год выпускает рекомендации по штаммовому составу сезонной вакцины (в феврале — для Северного полушария, в сентябре — для Южного). Центры сети сопоставляют циркулирующие варианты вируса, оценивают антигенное и генетическое сходство с кандидатными вакцинными вирусами и выбирают варианты с максимальным ожидаемым совпадением для следующего сезона.
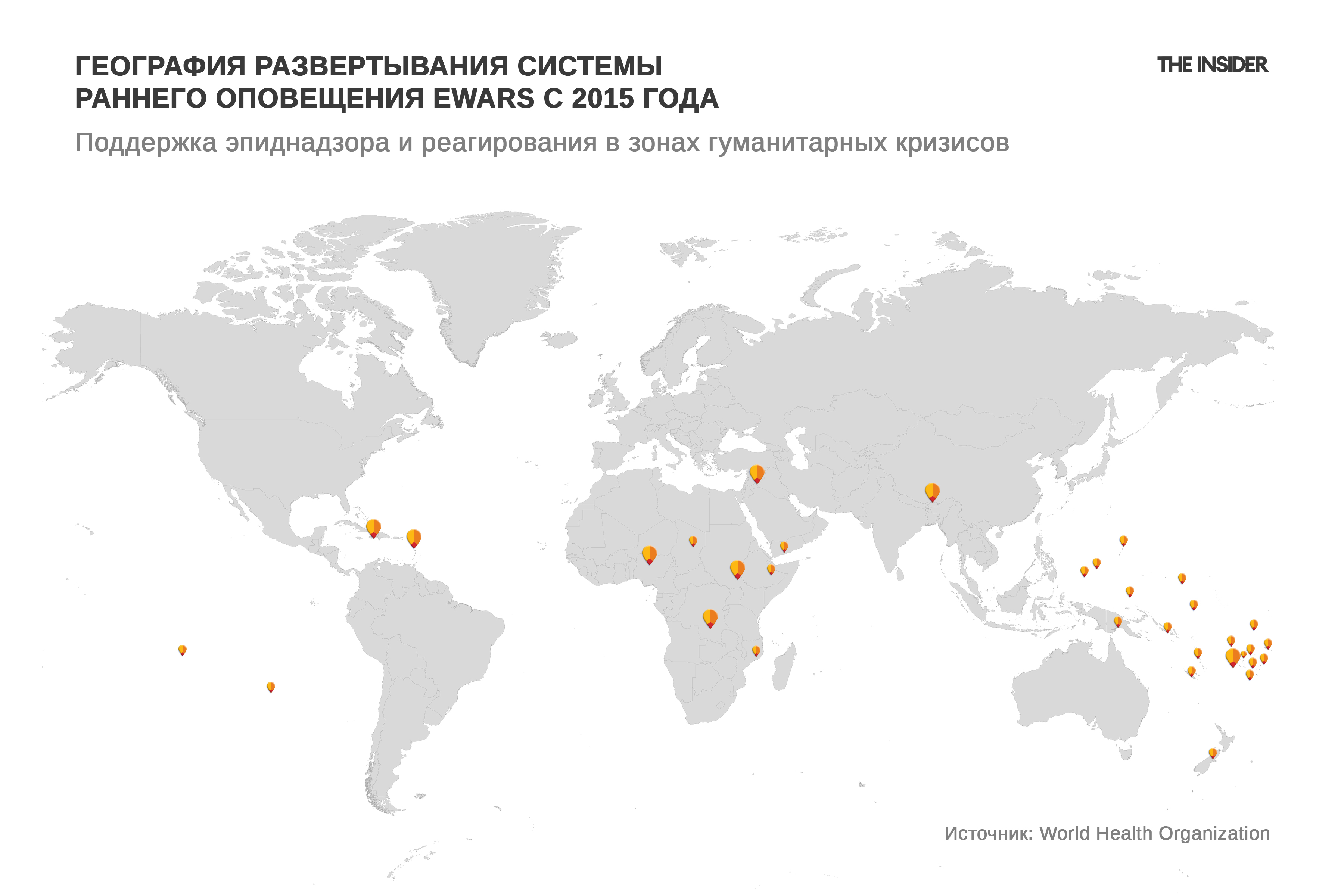
В случаях когда экстренная ситуация уже случилась, ВОЗ развертывает в пострадавшем регионе систему быстрого реагирования (EWARS, Early Warning, Alert and Response System). EWARS выявляет инфекцию на ранней стадии, помогает национальным службам в борьбе с болезнью, передает и структурирует эпидемиологические данные из регионов. Система показала свою высокую эффективность: с 2015 года помощь получили более 100 млн человек.
EWARS, например, сыграла заметную роль во время вспышки холеры в Йемене (2017–2022), одной из крупнейших в современной истории. Тогда заразились почти миллион человек. Система позволила в условиях разрушенной инфраструктуры быстро выявлять кластеры заболевания и направлять ресурсы в приоритетные районы. В Демократической Республике Конго во время вспышек болезни, вызванной вирусом Эбола (2018–2020), система обеспечивала оперативную передачу полевых данных и ускоряла реагирование мобильных бригад.
Еще один показательный кейс — гуманитарный кризис рохинджа в Бангладеш (с 2017 года), где EWARS помогает выявлять и сдерживать вспышки кори, дифтерии и острых диарей в переполненных лагерях беженцев.
Эпидназдор требует постоянных инвестиций в лабораторные службы стран с низкими доходами. Глобальные системы оповещения об инфекциях зависят от сети национальных и региональных лабораторий, которые получают оборудование, реагенты и обучение через программы ВОЗ. При этом Комиссия журнала The Lancet по диагностике указывает, что 47% населения мира имеют ограниченный доступ к диагностике или не имеют его вовсе.
С уходом США лабораторные службы не смогут работать так же эффективно, как раньше. Лаборатории, участвующие в эпиднадзоре, сталкиваются с перебоями поставок реагентов, сокращением охвата диагностики и снижением оперативной готовности служб реагирования. Это напрямую ослабляет способность медицинских служб быстро обнаруживать и сдерживать вспышки инфекций. Кроме того, уход США из ВОЗ «снижает доступ к системам наблюдения за болезнями в реальном времени, техническим рекомендациям и сетям раннего предупреждения — ресурсам, которые оказались жизненно важными во время COVID-19».
Уязвимость к будущим пандемиям
ВОЗ постоянно публикует и обновляет рекомендации по надзору за основными инфекциями, включая mpox (оспу обезъян), и координирует обмен информацией о них между национальными эпидемиологическими службами. Отказ США участвовать в глобальной сети их обмена приведет к повышенной уязвимости к пандемиям, так как раньше обнаружение угроз строилось на коллективном мониторинге: чем быстрее страны делятся сигналами, тем раньше запускаются карантинные, лабораторные и вакцинные меры.
После ухода США данные об очагах инфекций поступают в структуры ВОЗ в неполном объеме и с запозданием. Во время пандемий, при стремительном распространении инфекции такие дыры в обмене информации особенно критичны — малейшая задержка в передаче данных вызывает резкий скачок заболеваемости населения.
Разрыв в цепи обмена данными отрицательно скажется на здравоохранении в самих США. К примеру, выход из сети GISRS, которая отслеживает циркулирующие штаммы и мониторит их эволюцию, приведет к тому, что американские врачи снова будут работать в изоляции от глобального механизма здравоохранения.
Снижение поддержки для стран с низким доходом
ВОЗ создала систему программ поддержки стран с низким и средним уровнем дохода (LMIC, low- and middle-income countries), чтобы помочь им в борьбе с инфекциями и кризисными ситуациями:
- Программа ВОЗ по чрезвычайным ситуациям в области здравоохранения (WHE) — помощь в различных экстренных ситуациях: от вспышек инфекций до гуманитарных кризисов, включая эпиднадзор в чрезвычайных ситуациях (война, стихийное бедствие, массовое перемещение людей);
- EWARS/emergency surveillance — раннее оповещение и реагирование в чрезвычайных ситуациях, о котором было упомянуто выше;
- Global Malaria Programme — координация глобальных усилий ВОЗ по борьбе с малярией и ее ликвидации;
- End TB Strategy — глобальная стратегия по снижению заболеваемости и смертности от туберкулеза;
- Global HIV, Hepatitis and STIs Programmes — разработка международных рекомендаций и стратегии по профилактике, диагностике и лечению ВИЧ, вирусных гепатитов и ИППП и поддержка стран во внедрении этих стандартов и мониторинге результатов;
- Essential Programme on Immunization — создание международных стандартов и поддержка стран в рутинной иммунизации: от календарей прививок и оценки вакцин до обучения, планирования поставок и контроля охвата;
- WHO Prequalification — механизм ВОЗ, оценивающий качество, безопасность и эффективность лекарств, вакцин и диагностических тестов; также содержит перечень одобренных продуктов, на которые ориентируются международные закупки и программы помощи в странах с низким и средним доходом.
Программы ВОЗ работали довольно успешно — достаточно оценить изменения смертности в бедных странах за двадцать лет (с 2002 по 2021 год) в зависимости от «официальной помощи развитию» (ODA/Official Development Assistance). Недавнее исследование в The Lancet Global Health, которое охватывает 93 страны с низким и средним доходом за период 2002–2021 годов, показывает, что ODA значительно улучшила глобальную ситуацию со смертностью:
- общая детская смертность (младше пяти лет) снизилась примерно на 39%;
- смертность от ВИЧ/СПИД упала примерно на 70%;
- смертность от малярии и недостатка питания сократилась примерно на 56%.
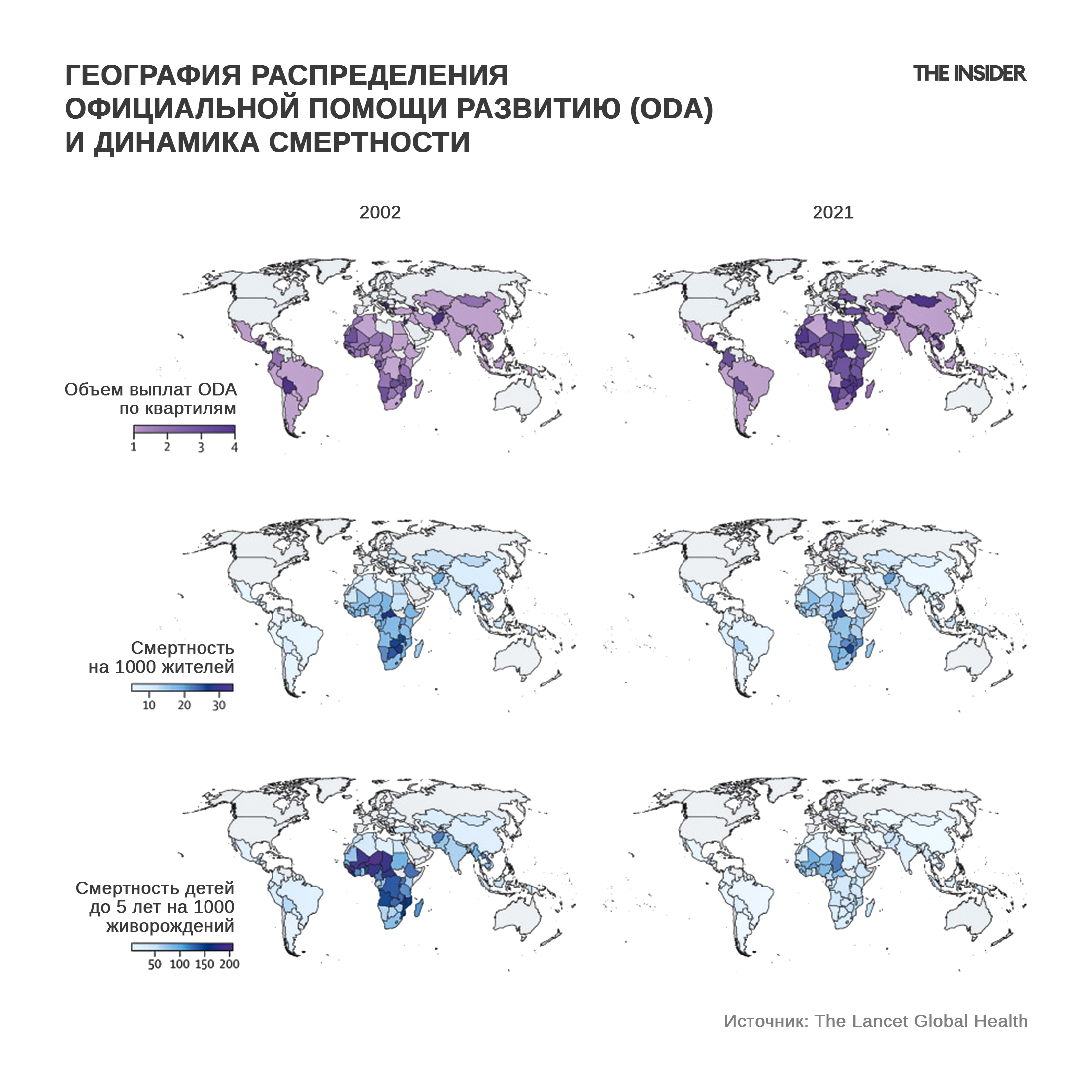
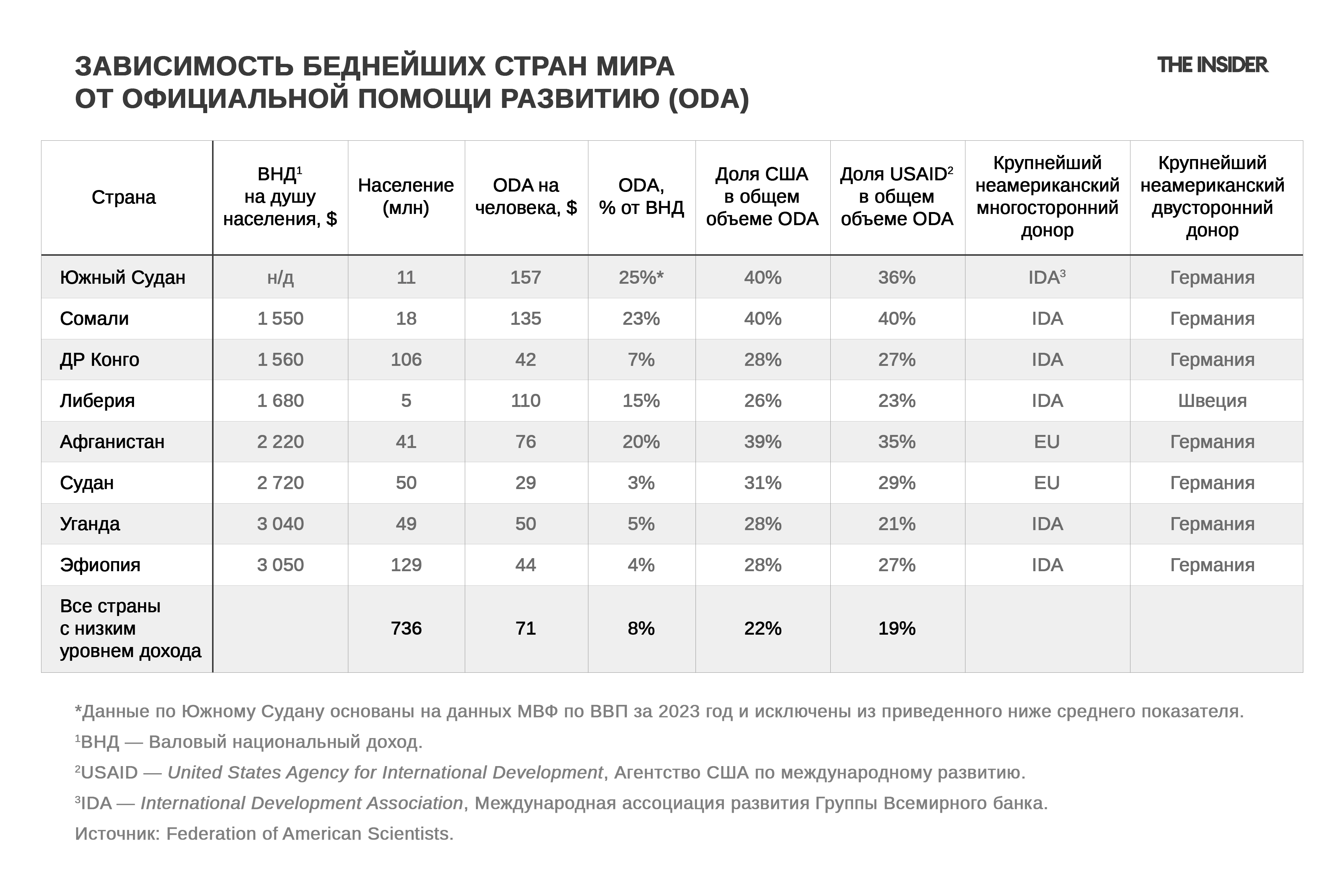
Вклад США в бюджет поддержки программ для бедных стран был внушительным. Достаточно посмотреть на процент помощи США и USAID от общей ODA:
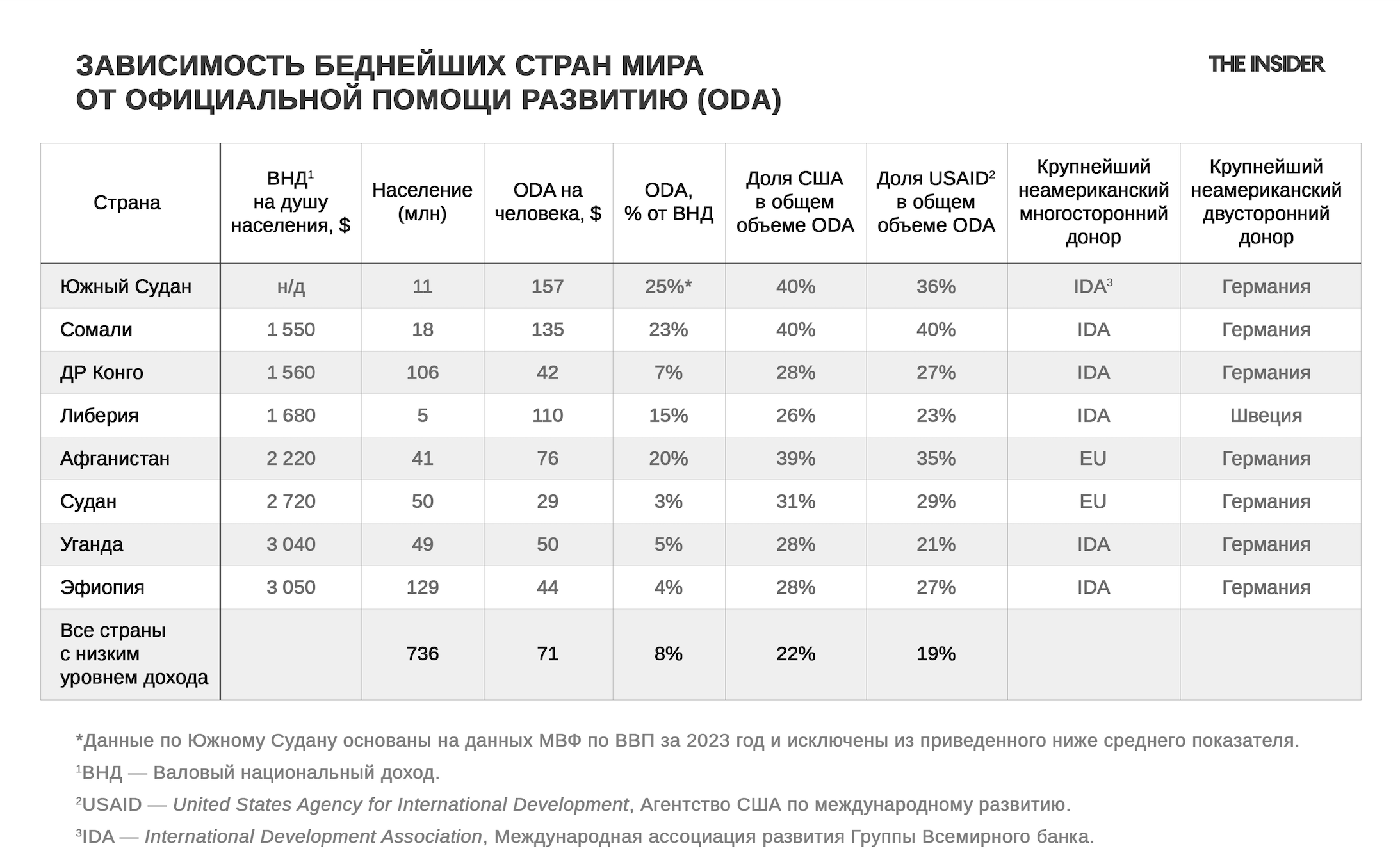
Статистика ОЭСР за 2023 год показывает, что беднейшие страны выживают за счет высокого уровня внешней помощи — в среднем $71 на человека. Население этих стран составляет 736 млн человек, доля США в общей ODA — 22%, доля USAID — 19%. Сейчас с уходом США ориентировочный разрыв помощи для беднейших стран составляет $71 × 22% ≈ $15,6 на человека, или порядка $11,5 млрд в год для всей группы ($15,6 × 736 млн).
Беднейшие страны выживают за счет высокого уровня внешней помощи
После сокращения общего финансового ресурса на бедные страны программы по туберкулезу/ВИЧ/малярии и детскому здоровью в Африке и Азии уже начали испытывать проблемы с закупками и доставкой лекарств и медицинских расходных материалов. Это также чревато тем, что в будущем меньше людей смогут обучиться необходимым навыкам борьбы с этими заболеваниями, а лаборатории будут хуже оснащены.
Здравоохранение как инструмент политических манипуляций
С выходом США из ВОЗ здравоохранение все больше превращается в политический инструмент влияния отдельных игроков. Если раньше страны договаривались между собой о стандартах эпиднадзора, обмене данными, рекомендациях по вакцинации и реагировании на чрезвычайные ситуации, а потом все участники опирались на единые руководства и единую сеть координации, то сейчас администрация США собирается перейти на стратегию многолетних двусторонних договоров с отдельными странами.
Такие договоры способны создать «альтернативные сети» здравоохранения (с обменом данными, поставками лекарств, совместными программами). Однако по охвату они уступают ВОЗ, потому что именно ее система стала своего рода юридическим и операционным каркасом всемирной медицинской помощи.
С ростом числа параллельных каналов финансирования медицинская политика распадается на части: разные доноры задают разные приоритеты, сроки, метрики и условия, а это снижает согласованность действий и эффективность программ для стран-получателей. Эксперты считают, что в долгосрочной перспективе это приведет к глобальному ухудшению здоровья населения и удорожанию кризисного реагирования.
Американские же исследователи и организации потеряют доступ к важным для национального здравоохранения данным и выпадут из сотрудничества с другими странами ВОЗ.
Что дальше
После того как США сообщили о своем полном выходе из системы, ВОЗ объявила, что конкретный механизм выхода будет обсуждать Исполнительный совет ВОЗ на регулярной сессии, а затем Всемирная ассамблея здравоохранения на ежегодной сессии в мае 2026 года.
Решить предстоит следующие вопросы:
- какие финансовые обязательства остаются у США (взносы, задолженности, закрытие бюджетных периодов);
- что делать с участием США в программах и рабочих механизмах (какие проекты останавливаются, какие передаются, какие продолжаются через другие форматы);
- как оформляется дальнейшее взаимодействие (например, сотрудничество по отдельным направлениям в статусе партнерства или другими способами).
ВОЗ говорит, что будет стараться найти оптимальные пути решения сложившейся ситуации, чтобы сохранить сотрудничество с США по ключевым вопросам.
У Вашингтона есть свои планы. По данным The Washington Post, США планируют создать свою структуру, замещающую функции ВОЗ: глобальный эпиднадзор, сети обмена данными и системы быстрого реагирования. Эту инициативу выдвинуло Министерство здравоохранения и социальных служб США, запросившее на нее порядка $2 млрд в год.
Эксперты относятся к этой инициативе очень скептически. Атул Гаванде, профессор Гарвардской медицинской школы, который в 2022–2025 годах занимал в Агентстве США по международному развитию должность помощника администратора по глобальному здравоохранению, заявил, что «эта идея означает траты, которые превосходят наши расходы на ВОЗ, ради создания структуры, чья устойчивость вызывает сомнения и которая в любом случае выполнит лишь часть того, что удавалось делать, когда шла работа вместе со всем миром».
Так или иначе, крупный урон мировому здравоохранению со стороны США уже нанесен: разгром внешней помощи США миру в сфере здравоохранения, включая фактический уход Агентства США по международному развитию (USAID), уже унес жизни более 750 тысяч человек. Главным образом, это происходит из-за недостатка в поставках лекарственных препаратов от ВИЧ, противомалярийных средств и вакцин, сокращения полевого эпиднадзора и закрытия части клиник в странах с низким доходом. По оценкам международных агентств, при устойчивом снижении участия США в финансирования глобальных программ здравоохранения дополнительная смертность к 2030 году достигнет примерно 23 млн случаев, прежде всего за счет ВИЧ/СПИДа, туберкулеза, малярии и предотвратимой детской смертности.